La sepsi è un'emergenza medica che richiede identificazione e trattamento immediati
La sepsi è una delle principali cause di morte in tutto il mondo. È una condizione pericolosa per la vita causata da una risposta disregolata dell'ospite all'infezione, che può progredire fino alla disfunzione di più organi, allo shock settico e persino alla morte1.
Ogni ora conta nella sepsi. È un'emergenza medica che richiede una diagnosi immediata perché qualsiasi ritardo nel trattamento può ridurre drasticamente le possibilità di sopravvivenza 2.
Purtroppo, lo standard di cura odierno indica che la sepsi è spesso diagnosticata troppo tardi
I segnali e i sintomi della sepsi, come febbre, brividi, nausea, affaticamento, dolore, ecc., sono generici e non specifici, rendendo estremamente difficile differenziare la sepsi da altre condizioni.
Tuttavia, la ricerca mostra che la diagnosi precoce della sepsi con interventi tempestivi e appropriati aumenta le probabilità di sopravvivenza.
La proteina del calcolo pancreatico (PSP) è un marcatore precoce di sepsi
La PSP è un biomarcatore proteico prodotto dal pancreas e secreto in risposta alla disfunzione degli organi legata alla sepsi.
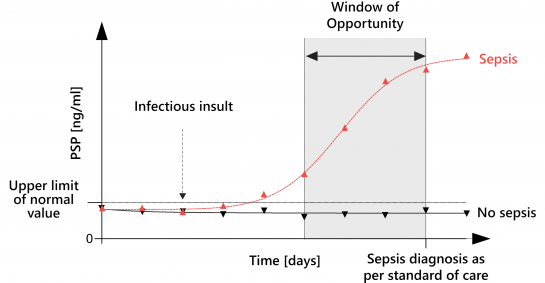
La PSP ha mostrato una grande accuratezza come segno di avvertimento precoce di sepsi, aumentando fino a 3 giorni prima che appaiano segnali e sintomi clinici manifesti 3. Abionic riunisce una piattaforma diagnostica ultra-rapida basata sulla nanofluidica e il biomarcatore PSP per offrire un test sul posto unico per il rilevamento più precoce e immediato della sepsi.
La sua disponibilità al punto di cura (POC) sul dispositivo abioSCOPE® permetterà l'inizio tempestivo di trattamenti ottimali, grazie a un'identificazione più accurata della sepsi.
ASCOLTA GLI ESPERTI:
Scoprite le presentazioni di relatori internazionali, che evidenziano il ruolo delle proteine della calcolosi pancreatica nella gestione della sepsi.
Early diagnosis of sepsis - Dr François Ventura - 2023
The Use of Biomarkers for Sepsis and Antimicrobial Resistance Management - Dr Philippe Eggimann - 2022
Guiding Clinical Care Using Pancreatic Stone Protein - Webinar - 2022
Identification of Sepsis Up to 72h in Advance - Webinar - 2022
Real World Evidence for Implementing PSP measurements at the Point-of-Care - 2021
VUOI SAPERNE DI PIU?
Scopri come molteplici studi clinici hanno dimostrato i benefici clinici della PSP.
FAQ
I segnali e i sintomi della sepsi non sono in genere abbastanza specifici da permettere un'identificazione precoce, permettendo un rapido progresso verso lo shock settico quando non viene diagnosticata. Per ogni ora che passa in cui il paziente non riceve una terapia antibiotica adeguata, le possibilità di sopravvivenza diminuiscono dell'8% 2.
La PSP aumenta rapidamente nel sangue fino a 72 ore prima della diagnosi clinica di sepsi, operando come un segnale di allarme per i medici. Oltre al valore diagnostico del biomarcatore PSP per la sepsi, la sua disponibilità 24 ore su 24 e 7 giorni su 7 per essere utilizzato al posto letto del paziente offre un'ulteriore opportunità per monitorare da vicino i pazienti a rischio di sepsi.
Il test PSP, usato insieme all'intera valutazione clinica del paziente, aiuta nel riconoscimento precoce della sepsi nosocomiale negli adulti. Questa conoscenza precoce della probabilità che un paziente sviluppi una sepsi può indurre una gestione del paziente più attenta e personalizzata e aiutare a prevenire gravi complicazioni e persino la morte.
La PSP è raccomandata come un aiuto nella diagnosi precoce della sepsi in pazienti adulti criticamente malati con sospetta sepsi, o a rischio di sviluppare la sepsi. Le misurazioni seriali su base giornaliera possono consentire il rilevamento precoce di cambiamenti acuti nella concentrazione ematica della PSP.
Il test dovrebbe essere eseguito immediatamente dopo il prelievo di sangue (consigliato) ma è stabile fino a 4 ore dopo il prelievo se tenuto a temperatura ambiente o refrigerato.
Riferimenti